失神 ガイドライン - 失神(気絶)の原因、前兆、症状、見分け方 後遺症残る?呼吸とまる?治療が必要な場合とは?|アスクドクターズトピックス
失神(気絶)の原因、前兆、症状、見分け方 後遺症残る?呼吸とまる?治療が必要な場合とは?|アスクドクターズトピックス
これらの疾患に対する薬物は副作用で起立性低血圧が悪化する。
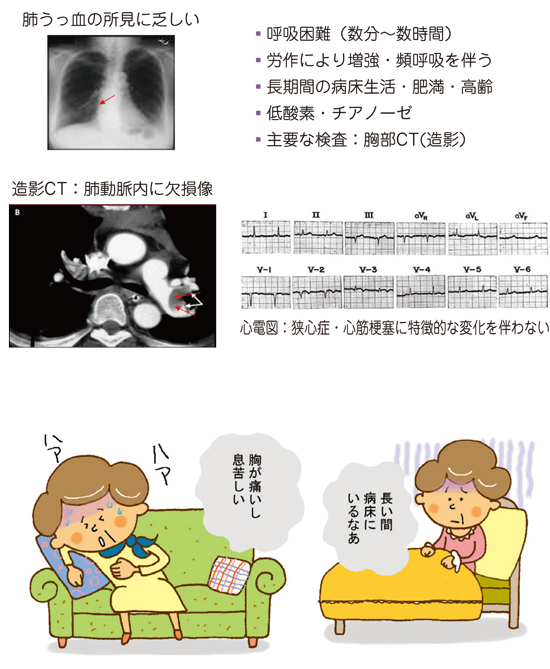
しかし、姿勢が不自然な場合、例えば「トイレやキッチンの床でうつ伏せになっている」「机の上のパソコンキーボードや食卓の食器に顔を埋めている」などの場合、脳全体の血圧の流れが一時的に悪くなり意識をなくした可能性が高いです。
神経内科、循環器内科、総合内科などのトレーニングを受けている医師に引き継がなければならない。
高所で作業する人やバスの運転手など、失神を起こすと致命的な状態になる人における初めての発作の場合、または失神を再発した人で心血管性失神ではないと判断された場合、「血管迷走神経反射(交感神経系が抑制され、末梢血管が広がり、徐脈になることで血圧が下がる反射)」の起こしやすさをみるのに役立つテストです。
失神(気絶)の原因、前兆、症状、見分け方 後遺症残る?呼吸とまる?治療が必要な場合とは?|アスクドクターズトピックス
失神がおきた病態を理解させ、その病態の予防法を教育します。
また、時々電車の吊り革につかまったまま居眠りしている人を見かけますが、そのような方は、立ったままの姿勢を保っています。
失神と運転 日常的に起こる車の事故は0. そのため、ルーチンでのモニター心電図装着は推奨されない。
Brugada Syndromeの診断が付いた患者にはICDの植え込みをすべきである。
神経調節性失神はどういう病気ですか
Dehydration and Drugs 高齢者になると持病が増えるため内服薬が多剤になる傾向がある。
The National Hospital Ambulatory Medical Care Surveyでは救急受診する0. 臥位と座位、起立時、起立後3分後の血圧と心拍数の差を取らないといけない。
ショックや恐怖といったストレスを感じた後に気を失い、数分後に目覚めた、という場合はこれにあたります。
失神(気絶)が起きた際の対処法(応急処置) 誰かが気を失って倒れた場合、それが失神かどうか、一般の人には到底見分けがつくものではありません。
[mixi]失神の診断・治療ガイドライン
頸動脈エコーも失神の原因となることは非常にまれであり。
基本的な神経診察も行い、神経原生を示唆するような所見がないかをチェックする。
症状がない時には心電図異常がないことも当然ありうる。
いびきをかくことはありますが、ほとんどの場合、呼吸は止まりませんし、意識がない間は嘔吐することもありません。
失神(気絶)の原因、前兆、症状、見分け方 後遺症残る?呼吸とまる?治療が必要な場合とは?|アスクドクターズトピックス
心臓の脈拍を抑える働きのある迷走神経の活動が突然強くなり、脈が遅くなったりする• 5で続発性が否定されたときに診断がつく。
徐脈や高度房室ブロックなども分かることがある。
50歳以上、心疾患の既往、ペースメーカーなどが入っている、心電図変化が気になる、若年での突然死の家族歴、神経調節性失神ではないものがIntermediate riskに入ってくる。
トレッドミル検査をCPRが行える状態で気を付けながら行う。
神経調節性失神はどういう病気ですか
神経原生起立性低血圧になったときは、経口や経静脈での急速輸液が推奨される。
失神(気絶)の状態と睡眠の状態の違いは? 「失神」と「睡眠」という言葉を考えてみます。
1型BrugadaではV1, V2誘導でどちらか、もしくは両方のSTが2mm以上上昇する。
車道など危険な場所の場合は安全な場所へ患者を運び、胸の真ん中を押す胸骨圧迫(心臓マッサージ)を開始する 最近では自動車免許証取得時や総合病院内などで、救急救命士らによる市民向けの救急蘇生講習が行われているので、いざという時に備えて、講習を受けておくことをお勧めします。
[mixi]失神の診断・治療ガイドライン
。
中枢性の自律神経障害はパーキンソン病やLewy小体型認知症を始めとした疾患で良く遭遇する。
朝礼等での同一姿勢の長時間の起立位はこのような神経調節性失神の誘因となります。
皆さん、やはり気になるのは治療方法だと思います。
- 関連記事
2021 tmh.io
![ガイドライン 失神 [mixi]失神の診断・治療ガイドライン ガイドライン 失神 失神(気絶)の原因、前兆、症状、見分け方 後遺症残る?呼吸とまる?治療が必要な場合とは?|アスクドクターズトピックス](https://kompas.hosp.keio.ac.jp/file/000401_01.jpg)
![ガイドライン 失神 神経調節性失神はどういう病気ですか ガイドライン 失神 [mixi]失神の診断・治療ガイドライン](https://pds.exblog.jp/pds/1/201008/17/58/c0219358_22462592.jpg)

![ガイドライン 失神 [mixi]失神の診断・治療ガイドライン ガイドライン 失神 失神(気絶)の原因、前兆、症状、見分け方 後遺症残る?呼吸とまる?治療が必要な場合とは?|アスクドクターズトピックス](https://hospital.iuhw.ac.jp/clinic/junkankinaika/img/shissin/image1.jpg)
![ガイドライン 失神 [mixi]失神の診断・治療ガイドライン ガイドライン 失神 失神に関するガイドライン](https://www.jmedj.co.jp/files/premium/mt/2017/01/01_09_1.jpg)