塩類 喪失 性 腎 症 - 塩類喪失性腎症|tmh.io 〜「抗利尿ホルモン不適合分泌症候群」がよくわかるサイト〜
先天性副腎過形成症とは
で障害される副腎は腎臓の上にある小さな臓器です。
輸液による血清Naの予測式としてはAdrogue-Madiasの式(表2)がよく知られている13。
更に,体液量増大によりPG (PGE2)産生が低下し,Na利尿を減少させる。
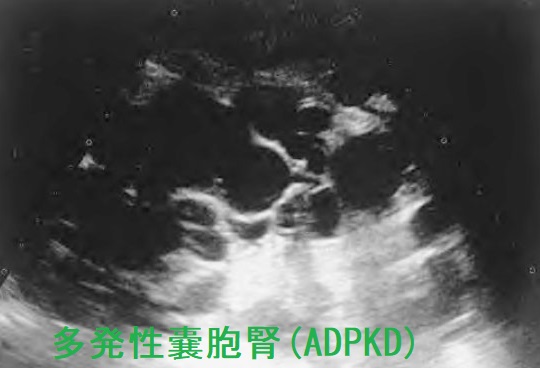
中枢性塩類喪失症候群:CSWS• この疾患群は,間質性腎炎,髄質嚢胞性疾患,尿路部分閉塞や, ときに多発性嚢胞腎を含む。
塩類喪失性腎症|tmh.io 〜「抗利尿ホルモン不適合分泌症候群」がよくわかるサイト〜
そのため、ミネラルコルチコイド反応性低ナトリウム血症ではナトリウムの入った点滴をしたり、ミネラルコルチコイドを補充することで治療を行います。
アクチノイド元素の一つ• 薬剤としてはカルバマゼピンなどの向精神薬やシスプラチンなどの抗癌剤がよく知られおり、AVPの分泌と腎作用の増強の両方の機序が示唆されている。
では腎臓によるナトリウムの調整がうまく働かなくなるため、低ナトリウム血症が起こります。
2)Na負荷 SIADHでは定常状態では体液量がほぼ正常で、体内総Na量は減少している。
[医師監修・作成]低ナトリウム血症とはどんな病気?症状・原因・検査・治療など
本症において循環血液量増大をきたす一次的な尿細管機能異常は単一ではなく 1 遠位尿細管におけるC1イオンに特異的な再吸収亢進, 2 近位尿細管におけるNa 再吸収の亢進,の主として2つの病因があるが, 1 で説明できる例が多い。
鑑別には体液(細胞外液)量の評価が重要になりますが、CSWSやRSWSなど体液(細胞外液)量の減少した低ナトリウム血症とSIADHの鑑別が困難な場合で、なおかつ血清ナトリウム濃度補正の緊急性が低いケースでは、生理食塩水負荷試験を行うことも有用です。
しかし、関係者の長年の努力により、2020年6月29日 SIADHに対し承認された。
ただし、CSWSでもSIADHでも血清尿酸値はともに低値であるが、CSWSでは低Na血症の回復後も血清尿酸値が低値のままであるのに対し、SIADHでは低Na血症の回復後には血清尿酸値が上昇するという報告もある4。
カリウム喪失性腎炎
英 同 Na喪失性腎症 関 腎性ナトリウム喪失 UpToDate Contents 全文を閲覧するには購読必要です。
水分の喪失とそれを上回るナトリウムの喪失を きたすもので、理学的に体液量減少の所見をみる。
従って補正のために高張食塩水を使用するときは専門医に紹介するのが賢明である。
そのためには本文に記載にように血清Naの過剰補正をしないのが第一である。
中枢性塩類喪失症候群|tmh.io 〜「抗利尿ホルモン不適合分泌症候群」がよくわかるサイト〜
その結果、血漿成分の脳内流入がミクログリアの活性化を招いて、オリゴデンドロサイトを傷害し、脱髄を生ずるものである。
しかし、CSWSでは尿中Na濃度及び尿浸透圧が高値であるが、尿崩症では低張尿で血清Naは高めとなる。
低カリウム血症• 食塩摂取不足• すなわち、SIADHとCSWSは病態が進行した段階ではともに尿中Na排泄増加とAVPの分泌亢進を生じており、類似の病像を呈していて鑑別は困難となる。
5 利尿剤 利尿剤による低Na血症の多くはサイアザイド剤によるものでありループ利尿薬によるものは少ない。
SIADHの診断と治療
このように体液量と尿中Na濃度で鑑別診断をしていくのが簡便と思われる。
481-482• また、ワーファリンを内服している患者などでは、腸内細菌叢の変化によるビタミンK不足からの出血傾向にも注意が必要である。
しかし、AVPの分泌抑制不全があるからといってSIADHとは限らない。
1.細胞外液量の過剰な低ナトリウム血症:心不全、肝硬変の腹水貯留時、ネフローゼ症候群 2.ナトリウム漏出が著明な低ナトリウム血症:腎性ナトリウム喪失、下痢、嘔吐 表2に低Na血症の原因を示す。
中枢性塩喪失症候群 概要
7 カリウム喪失性腎炎の1例 第4回日本循環器學會東北・北海道地方學會總會• 様々なことが原因で低ナトリウム血症は起こりますが、低ナトリウム血症の原因は体のナトリウムの量と水分の量で考えると分かりやすいです。
重症の高K血症に対してはイオン交換樹脂を使用する。
これはがんが抗利尿ホルモンを作るためで、などで起こることがあります。
症候性で特に痙攣や昏睡を呈している場合は脳ヘルニアから死にいたる可能性があるので早急な対応が必要である。
[医師監修・作成]低ナトリウム血症とはどんな病気?症状・原因・検査・治療など
テトラサイクリン系の抗生物質であり、機序の詳細は不明であるがAVPの抗利尿作用を減弱させる11。
また、尿中のNa+K濃度も考慮する必要がある。
SIADHの中には、浸透圧刺激に対するAVPの分泌反応は保持されるが分泌閾値が低下するタイプがありreset osmostat型と呼ばれる10。
1日3袋食べたことがあるのだが、、、 臨床関連• ただし、SIADHは慢性状態となっても体液量はやや増加しており、これに対しCSWSでは体液量はやや減少している。
- 関連記事
2021 tmh.io

![喪失 性 症 塩類 腎 [医師監修・作成]低ナトリウム血症の原因:SIADH・MRHE・CSWSなど 喪失 性 症 塩類 腎 [医師監修・作成]低ナトリウム血症の原因:SIADH・MRHE・CSWSなど](https://cdn.medley.life/scratch/etc/featured_c1df27d7-4c7d-47da-89f0-d47ca00b958b.png)
![喪失 性 症 塩類 腎 偽性低アルドステロン症/診断・治療指針 喪失 性 症 塩類 腎 [医師監修・作成]低ナトリウム血症の原因:SIADH・MRHE・CSWSなど](https://image.jimcdn.com/app/cms/image/transf/none/path/s9e3631d53edcd405/image/i50afc99af092a70a/version/1550906564/image.jpg)
![喪失 性 症 塩類 腎 [医師監修・作成]低ナトリウム血症とはどんな病気?症状・原因・検査・治療など 喪失 性 症 塩類 腎 中枢性塩喪失症候群 概要](https://webview.isho.jp/cover/first?img=J02201.2013285826.png)
![喪失 性 症 塩類 腎 [医師監修・作成]低ナトリウム血症とはどんな病気?症状・原因・検査・治療など 喪失 性 症 塩類 腎 ナトリウム喪失性腎症](https://stat.ameba.jp/user_images/20130816/13/sp404/7b/8b/j/o0531048012649565099.jpg?caw=800)